Диагностика
Несмотря на значительные успехи, достигнутые в лечении глаукомы, заболевание и до настоящего времени остается одной из причин, приводящих к инвалидности и неизлечимой слепоте. Удельный вес слепоты от глаукомы составляет 14,2%. Даже успешное проведение хирургического лечения не гарантирует сохранение зрительных функций, особенно если оно выполняется в развитой или далекозашедшей стадии заболевания.
Основой профилактики слепоты от глаукомы является диагностика заболевания на ранних этапах его развития. Если учесть, что глаукома чаще начинается незаметно, характеризуется длительным латентным периодом, малой и скрытой симптоматикой, то постановка диагноза на ранних стадиях является сложной задачей не только для начинающих, но и достаточно опытных офтальмологов. Наличие глаукоматозной экскавации в сочетании с повышением ВГД и изменение поля зрения позволяет поставить диагноз глаукомы, но эти симптомы характерны для развитой стадии заболевания, а в самом начале патологического процесса, когда он только проявляется, необходимо выявлять микросимптомы с использованием комплекса методик, которым и посвящены наши методические рекомендации.
Для постановки диагноза на ранних стадиях глаукомы, необходимо использовать комплекс исследований, включающий оценку жалоб и анамнеза, клинической микросимптоматики в переднем отделе глаза и диске зрительного нерва, тонометрические и тонографические показатели, нагрузочные и разгрузочные пробы, тестирование поля зрения.
Жалобы и анамнез:
Больные глаукомой на ранних стадиях заболевания могут не предъявлять никаких жалоб. Иногда можно услышать жалобы на чувство тяжести, распирания, "мушки" перед глазами, быструю утомляемость при зрительной нагрузке, приступы слезотечения или увлажнение глаза при отсутствии патологии слезоотводящих путей, периодическое затуманивание и, в отдельных случаях, радужные круги при взгляде на источник света, аналогичные тем, которые мы видим при взгляде на уличный фонарь через замерзшее или запотевшее стекло. Может быть и боль, которая локализуется не в самом глазу, а в области брови, лба, в височной зоне или в соответствующей половине головы.
Настороженность и мысли о наличии у пациента глаукомы должны появиться при обращении больного за пресбиопическими очками в раннем возрасте или при частой их смене.
В анамнезе важное значение имеет наличие родственников, больных глаукомой, и наличие сопутствующих заболеваний, особенно сердечно-сосудистой системы, эндокринных расстройств, вегетативных дисфункций. Глаукома часто сочетается с гипертонической болезнью, атеросклерозом, сахарным диабетом, диэнцефальной патологией, климаксом. Необходимость учитывать возможность развития глаукомы на фоне лечения кортикостероидами, после интоксикаций, черепно-мозговых травм.
Объективные микросимптомы:
При биомикроскопии обращаем внимание на состояние сосудов конъюнктивы. Расширение конъюнктивальных сосудов свидетельствует о наличии затруднения в циркуляции внутриглазной жидкости. На это же указывают "симптом кобры" воронкообразное расширение эписклеральных артерий перед местом прободения ими склеры, "симптом эмиссария" - скопление пигмента по ходу передних цилиарных сосудов, в местах их выхода из склеры; "симптом подушечки" - приподнятость конъюнктивы с образованием прозрачных пузырьков в области выхода передних цилиарных сосудов. Уменьшение количества водяных вен, их пульсация, ретроградный ток крови, отрицательный "феномен отлива" и дилятация эписклеральных вен также относятся к признакам, характерным для глаукомы, т.к. свидетельствуют о затруднении оттока жидкости из глаза.
Феномен "отлива" или проба Ашера заключается в наблюдении за состоянием водяной вены при сдавлении ее стеклянной палочкой. При этом она может оставаться прозрачной-положительный (+) феномен отлива, или заполниться кровью отрицательный (-) феномен отлива, что свидетельствует о слабой активности оттока внутриглазной жидкости. Этот феномен можно наблюдать при давлении на глазное яблоко со стороны, противоположной наблюдаемой вене.
В роговице какие-либо характерные признаки при нормальных цифрах офтальмотонуса отсутствуют, при его повышении может наблюдаться отек. В ранних стадиях глаукомы можно выявить снижение чувствительности, мельчайшие частички пигмента в виде россыпи на заднем эпителии или светло-серые, в виде таких же мельчайших "чешуек" преципитаты.
Передняя камера может оставаться нормальной или становиться несколько мельче. Угол передней камеры в здоровых глазах чаще средней ширины, реже (в 1/3)-широкий и еще реже – узкий. Закрытый угол в норме не встречается. При глаукоме угол передней камеры может оставаться широким, средней ширины, но при этом выявляется снижение прозрачности трабекулярной ткани, склероз, отложения псевдоэксфолиаций или пигмента, или он приобретает тенденцию к сужению, вплоть до закрытия. Ориентировочное определение угла по феномену внутреннего преломления, предложенное Вургафтом, не может быть использовано в ранней диагностике глаукомы, т.к. не позволяет выявить имеющиеся в углу изменения. Следует учитывать и степень развития гребенчатой связки, которая может усиливать сопротивление оттоку с возрастом у здоровых лиц.
В радужке обращаем внимание на такие признаки, как атрофия стромы, сглаживание малого сосудистого круга, перераспределение пигмента, деструкция пигментной бахромки, секторообразная атрофия стромы по зрачковому краю, легкое расширение зрачка и нарушение его реакций.
Глаукоме часто сопутствует катаракта, но патогномоничным для глаукомы можно считать только помутнение белого цвета в виде вакуолей, локализующиеся под задней капсулой (так называемая "катаракта Фогта"), возникающая после острого приступа. Других изменений в хрусталике, позволяющих заподозрить наличие глаукомы, на сегодняшний день пока не выявлено.
Несомненно, большую информацию дает нам исследование диска зрительного нерва. Оценка проводится как субъективно, при прямой и обратной офтальмоскопии, так и с помощью приборов, позволяющих не только качественно, но и количественно оценить имеющиеся изменения, и получить цветные фотографии, для последующего наблюдения состояния в динамике.
К ранним признакам глаукомы относят изменение цвета диска. Колен (1956г.) и Sugar (1957г.) описали гиперемию диска, обусловленную расширением капилляров, в качестве одного из ранних признаков глаукомы, но многолетний опыт работы по ранней диагностике глаукомы свидетельствует о том, что этот признак если и является характерным, то встречается крайне редко.
Более типичным для лиц с подозрением на глаукому и ранних стадий заболевания является симптом западения диска зрительного нерва с височной стороны:
- снижение количества и уменьшение калибра сосудов, пересекающих край диска;
- выход опоясывающих сосудов за пределы физиологической экскавации, или их запустение. Это артерия и вена, которые берут начало выше и ниже бифуркации. Центральная артерия и вены сетчатки огибают по контуру физиологическую экскавацию и выходят через темпоральную часть диска к макулярной зоне сетчатки;
- расширение физиологической экскавации, особенно по вертикали. Этот признак будет свидетельствовать о глаукоме, если имеется разница в экскавации на двух глазах и если экскавация увеличивается при наблюдении в динамике. В норме физиологическая экскавация может быть широкой, но этот признак бывает одинаково выражен на обоих глазах. Принято оценивать отношение диаметра экскавации к диаметру диска и чем больше экскавация, тем больше будет отношение, тем больше будет данных за то, что она развивается в результате глаукоматозного, а не другого процесса и не является физиологической. За максимальные границы норы принято соотношение 3/10 или 0,3.
Для лучшей ориентации в вариантах экскаваций и дифференциальной диагностике приводим схему сагиттального разреза воронки зрительного нерва при различных видах экскавации.
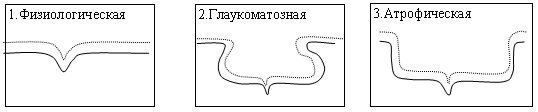 |
| Рис. 1. Сагиттальный срез различных видов экскаваций (схема) |
Исследование зрительных функций
Снижение центрального зрения не характерно для ранних стадий глаукомы. В начале заболевания изменение в состоянии диска отражаются на состоянии поля зрения. Используются различные варианты статической периметрии, но чаще кинетическая, квантитативная периметрия. При этом выявляется увеличение слепого пятна, центральные и парацентральные скотомы. При подозрении на глаукому целесообразно тестирование центрального поля зрения с использованием синего тест-объекта. Этот метод широко использовался раньше, а затем был незаслуженно забыт, т.к. на наш взгляд, он является специфичным для глаукомы и позволяет определить диффузное снижение световой чувствительности сетчатки в самом начале патологического процесса.
При кампиметрии в ранней стадии заболевания увеличение слепого пятна, скотомы Бьерума (рис.2), Зайделя (рис. 3).
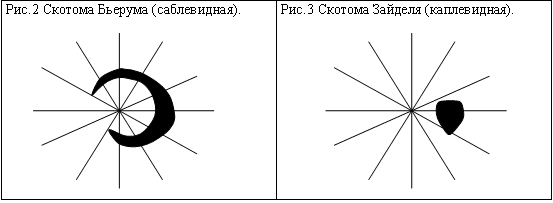 |
Тонометрия
При подозрении на глаукому для ранней диагностики, измерение офтальмотонуса проводится в течение нескольких (3-5) суток, утром и вечером, а в отдельных случаях и каждые 2-3 часа в течение суток. Очень важно, какое давление принимать за норму. Большинство офтальмологов нашей страны пользуются тонометром Маклакова. При измерении офтальмотонуса этим тонометром, грузом 10 гр., у 3,5 тысяч здоровых лиц, различного возраста, мы пришли к выводу, что максимальная граница, которая может считаться нормальной – это 23 мм.рт.ст. Давление 24 мм.рт.ст. уже вызывает подозрение и требует дополнительного обследования.
Следует учитывать различные колебания офтальмотонуса, Sugar (1957) выделяет 4 типа суточных кривых: поднимающийся, падающий, плоский и двугорбый (двухвершинный).
- Поднимающийся, когда офтальмотонус утром ниже, а вечером повышается.
- Падающий, когда внутриглазное давление утром выше, а к вечеру понижается.
- Плоский, когда внутриглазное давление остается практически на одном уровне при измерении утром и вечером.
- Двухвершинный, когда утром и вечером офтальмотонус выше, а в течение дня – ниже.
Следует учитывать, что в норме разница в величине офтальмотонуса между утренним и вечерним измерением не должна превышать 3 мм.рт.ст. Разница между одним и другим глазом также не должна превышать 3 мм.рт.ст. При анализе суточной кривой мы оцениваем также разницу между самым минимальным и максимальным показателями офтальмотонуса. Так, если в течение 3 суток внутриглазное давление колебалось с 15 до 23 мм.рт.ст., т.е. абсолютные величины не превышают норму, то разница, которая в данном случае равна 8 мм указывает на наличие патологии, т.к. в норме она не должна превышать 5 мм.рт.ст.
Измерение давления различными грузами (эластотонометрия) не требует больших затрат времени и может быть выполнено в любой поликлинике, дает нам дополнительную информацию о нарушении в системе регуляции гидродинамики. Если в норме при измерении давления различными грузами мы видим повышение внутриглазного давления по мере увеличения груза и самые высокие цифры будут соответствовать грузу 15.0 гр, то уже в ранних стадиях глаукомы, мы можем на груз 5.0 гр. получить ВГД выше, чем на 7,5 или 10,0 гр.
Возможные варианты эластокривых, встречающиеся при глаукоме приведены на рис. 4.
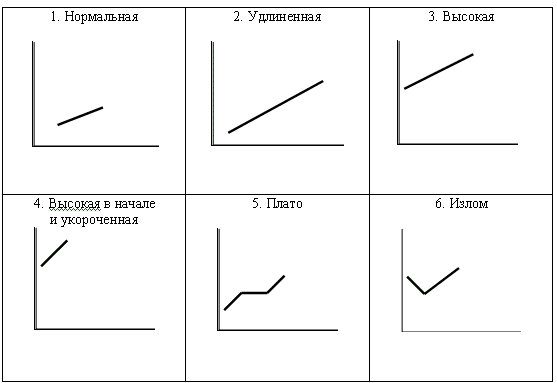 |
| Рис.4. Различные типы эластокривых. |
Оцениваются основные показатели:
- истинное внутриглазное давление (Р0), которое в норме не должно превышать 20 мм.рт.ст.,
- скорость оттока (С) - в норме = 0,14 - 0,56 мм3/мс,
- скорость секреции (F) - в норме от 2 - 4 мм3,
- соотношение Р0/C, или коэффициент Беккера, который в норме не превышает 100%.
При латентно протекающей глаукоме, даже проведя все вышеуказанные методики, мы не всегда можем с уверенностью подтвердить или опровергнуть диагноз глаукомы. В таких случаях приходится использовать нагрузочные и разгрузочные пробы, когда один или несколько показателей проверяются в изменившихся условиях. Существует несколько десятков проб, но не все они выполнимы в условиях поликлиники, отдельные требуют сложного оборудования, другие могут повлечь тяжелые осложнения, поэтому мы предлагаем пробы, которые на наш взгляд, могут быть выполнены с использованием оборудования, имеющегося в каждом офтальмологическом кабинете, и являются наиболее информативными.
До настоящего времени, нет единого мнения об информативности и чувствительности проб, на наш взгляд, наименее информативными являются тонометрические пробы, поэтому для повышения чувствительности проб, мы предлагаем при проведении каждой пробы оценивать несколько показателей – тонометрию, кампиметрию и тонографию.
Из нагрузочных проб в условиях офтальмологического кабинета можно выполнить водно-питьевую, темновую.
Водно-питьевая проба. Впервые предложена Шмидтом (1928), с тех пор претерпела ряд изменений. Мы рекомендуем при проведении пробы измерить у пациента ВГД, провести тонографию и кампиметрию, затем даем ему стакан (200гр.) воды, после чего повторно через 45 мин. определяем все показатели. Проба считается положительной, если разница в показателях ВГД 5 мм.рт.ст. и выше., площадь слепого пятна увеличивается на 1/3 или ангиоскотомы "выйдут" за пределы 300, а при тонографии - изменение С и коэффициента Беккера (Р0/C) на 30%.
Водно-темновая проба. Предложена как кампиметрическая Зейделем (1927). Мы предлагаем при этой пробе также определять офтальмотонус, оценивать тонографические и кампиметрические показатели. После проведения исследований, пациент помещается на 1 час в затемненную комнату, после чего все показатели определяются повторно. Оценивается так же, как и предыдущая проба. Для того чтобы повысить чувствительность, можно сочетать две пробы вместе. Дать пациенту стакан воды и поместить его на 1 час в темную комнату. В остальном все выполняется как описано выше.
Мы не рекомендуем в условиях поликлиники проводить пробу с медикаментозным мидриазом, т.к. наблюдали развитие острого приступа, иногда не сразу, а спустя несколько часов после проведения пробы, в результате чего больные поступали в стационар в порядке скорой помощи.
Разгрузочные пробы могут дать нам достоверную информацию в тех случаях, когда исходные показатели превышают средне-статистический уровень. Поэтому, эти пробы используются преимущественно у больных глаукомой в ранних стадиях или при глаукоме, когда имеет место нормальный уровень офтальмотонуса и отмечается прогрессирование экскавации и сужение поля зрения. В этих случаях целесообразно использовать разгрузочную пробу с диакарбом с целью определения толерантности диска к имеющемуся офтальмотонусу.
Это проба А.М.Водовозова, Ю.Ф.Мартемьянова (1976). У больного измеряется ВГД и слепое пятно. Проба занимает 3 часа. Толерантным считается то давление, которое соответствует наименьшему слепому пятну. Проба в связи с тем, что является трудоемкой, естественно, проводится в отдельных случаях. Особенно она помогает именно в тех случаях, когда у наблюдаемого с глаукомой пациента при нормальном офтальмотонусе мы видим развитие и прогрессирование экскавации и падение зрительных функций. Например, у одной из наблюдаемых нами больных с DS: ОD- Глаукома о/у IIIa, оперир., OS - Глаукома о/у Ia; ВГД постоянно колебалось в OS на цифрах 22–23 мм.рт.ст. при двухкратном закапывании 1% пилокарпина, поле зрения в пределах нормы. Vis = 1.0 . В течение 5 лет, появились признаки краевой экскавации на фоне консервативной терапии 2 раза в год. При определении толерантного ВГД, оно оказалось равным 19 мм.рт.ст. К пилокарпину мы добавили адреналин и при этом режиме ВГД удалось снизить до 17-19 мм.рт.ст. После этого у больной в течение 5 лет заметной динамики не наблюдалось, а затем из - за развивающейся катаракты, стала снижаться острота зрения. Поле зрения остается в пределах нормы. Курсы лечения - 2 раза в год (сосудорасширяющие, противосклеротические, препараты улучшающие трофику и метаболизм, а также ангио- и эндотелиопротекторы), проводит регулярно. Именно в таких случаях определение толерантности с использованием разгрузочной пробы является весьма полезным и для врача, в плане выработки лечения, и для пациента.
Используя все вышеуказанные методики при обследовании пациента, мы можем выявить ряд признаков на основании которых возникает подозрение на глаукому.
Кому и в каких случаях мы ставим этот диагноз?
К таким признакам, по мнению А.П.Нестерова (1982), относятся:
- ВГД при измерении тонометром Маклакова 26 мм рт. ст.;
- наличие в анамнезе родственников с глаукомой;
- жалобы, характерные для глаукомы;
- мелкая передняя камера, бомбаж радужки у корня;
- подозрение на глаукоматозную экскавацию;
- ассиметрия в состоянии переднего отрезка и зрительного нерва обоих глаз.
Многолетний опыт работы по диагностике глаукомы и осмотр с тонометрией большого количества здоровых свидетельствует о том, что за средне-статистическую норму при измерении тонометром Маклакова необходимо считать офтальмотонус = 23 мм.рт.ст., поэтому мы рекомендуем пациентов, у которых офтальмотонус превышает 23 мм.рт.ст., обследовать на глаукому. Группа лиц, с подозрением на глаукому, выявленная с учетом предлагаемых признаков при наблюдении в динамике оказывается неоднородной и разделяется на 3 подгруппы.
1. Пациенты, у которых при наблюдении появляются признаки глаукомы. Они берутся на учет и получают лечение как больные глаукомой.
2. Пациенты, у которых ВГД превышает средне - статистический уровень, но признаков глаукомы нет, и они не появляются при наблюдении в динамике. Это лица с эссенциальной гипертензией.
3. Пациенты, которые реагируют на саму процедуру тонометрии при первом ее проведении. При повторных измерениях, уже через 15 - 20 мин., у них мы получаем нормальные показатели ВГД, и они переходят в разряд здоровых лиц после нескольких повторных измерений.
Диагноз "гипертензии" ставиться в тех случаях, когда на уровень повышенного ВГД, в анамнезе нет близких родственников, больных глаукомой, имеется патология щитовидной железы, диэнцефальные расстройства, климакс; нет жалоб, типичных для глаукомы, хорошо выражены водяные вены, нет признаков атрофии и дистрофии стромы радужки, псевдоэксфолиаций, характерных для глаукомы, отсутствуют изменения в углу передней камеры и со стороны диска зрительного нерва. Отмечено, что при гипертензии, местные гипотензивные препараты неэффективны. Офтальмотонус при наблюдении в динамике имеет тенденцию к снижению, а при глаукоме - к повышению. При тонографии может быть несколько повышена секреция. Используя весь комплекс методик, мы не выявляем у них данных за глаукому, но продолжаем держать их на диспансерном учете.
Как долго наблюдать этих больных?
Учитывая данные литературы и собственный опыт, мы рекомендуем держать таких пациентов с диагнозом подозрение на глаукому, в течение 5 лет, и только после этого, с учетом всего вышеизложенного, может быть поставлен диагноз "гипертензии", но и после этого они должны оставаться на учете и не исчезать из поля зрения врача.
Заключение
Для ранней диагностики глаукомы необходимо тщательное и неоднократное обследование пациента с правильной оценкой выявляемых микросимптомов. Только комплексное использование биомикроскопии, кампиметрии, периметрии, тонометрии, тонографии, нагрузочных проб и наблюдение в динамике позволит поставить диагноз в ранней стадии заболевания, провести дифференциальную диагностику с гипертензией, правильно выбрать тактику лечения, и, следовательно, поможет сохранить больному зрительные функции.
Рекомендуемая литература
1. Волков В.В., Сухинина Л.Б., Устинова Е.И. Глаукома, преглаукома, офтальмогипертензия. М., Медицина. 1985. 214с.
2. Нестеров А.П., Бунин А.Я., Кацнельсон Л.А. Внутриглазное давление. М., Наука. 1974. - 391с.
3. Нестеров А.П. Глаукома. 1995. - 247с.
4. Устинова Е.И. Методы ранней диагностики глаукомы. – Л., Медицина. 1960. - 187с.
