Бронхиальная астма
Бронхиальная астма — одно из самых распространённых хронических заболеваний дыхательных путей, которое затрагивает миллионы людей по всему миру. Это состояние характеризуется воспалением бронхов, их гиперреактивностью и обратимой обструкцией, что приводит к периодическим приступам одышки, кашля и чувства стеснения в груди. Современная медицина достигла значительных успехов в понимании механизмов развития болезни, что позволило разработать эффективные протоколы диагностики и лечения. Пройти диагностику и лечение Вы можете в отделении Пульмонологии ЦЭЛТ.
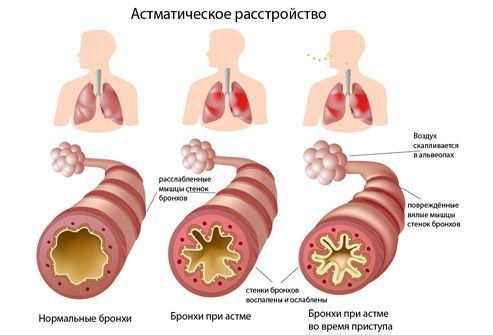
Что такое бронхиальная астма: механизм развития и основные формы
Бронхиальная астма — хроническое воспалительное заболевание дыхательных путей, при котором под воздействием различных триггеров развивается бронхообструкция. В основе патогенеза лежит комплексное взаимодействие генетической предрасположенности и факторов окружающей среды. Воспалительный процесс делает дыхательные пути чрезвычайно чувствительными к раздражителям, вызывая их сужение, отёк слизистой и повышенную выработку мокроты.
Классификация бронхиальной астмы
В клинической практике используется несколько классификаций заболевания, основанных на различных критериях:
По степени тяжести:
- Интермиттирующая (лёгкая эпизодическая)
- Лёгкая персистирующая
- Средней тяжести персистирующая
- Тяжёлая персистирующая
По механизму развития (фенотипы):
- Аллергическая (атопическая) — наиболее распространённая форма, связанная с реакцией на аллергены.
- Неаллергическая — развивается без участия аллергических механизмов, часто связана с инфекциями, профессиональными вредностями.
- Астма с поздним дебютом (у взрослых).
- Астма с ожирением.
- Астма физического усилия.
По уровню контроля:
- Контролируемая
- Частично контролируемая
- Неконтролируемая
Такая детальная классификация позволяет врачу подобрать максимально персонализированную стратегию лечения для каждого пациента.
Причины и факторы риска развития бронхиальной астмы
Развитие заболевания обусловлено сочетанием внутренних и внешних факторов. Понимание этих причин критически важно как для диагностики, так и для профилактики обострений.
Внутренние (немодифицируемые) факторы:
- Наследственная предрасположенность (атопия, семейный анамнез астмы или аллергий).
- Пол (в детском возрасте астма чаще у мальчиков, у взрослых — у женщин).
- Ожирение.
Внешние (модифицируемые) факторы:
- Бытовые и эпидермальные аллергены: пылевые клещи, шерсть и перхоть животных, тараканы, плесень.
- Пыльцевые аллергены: деревья, травы, сорные растения.
- Профессиональные сенсибилизаторы: химические вещества, древесная пыль, соли металлов.
- Респираторные инфекции (особенно вирусные).
- Курение (активное и пассивное).
- Загрязнение воздуха (поллютанты, озон, диоксид азота).
- Некоторые лекарства (аспирин, другие НПВП, бета-блокаторы).
- Физическая нагрузка, холодный воздух.
- Сильные эмоции, стресс.
Симптомы бронхиальной астмы: как распознать заболевание
Клиническая картина бронхиальной астмы вариабельна и может меняться у одного пациента с течением времени. Однако существует ряд характерных признаков, которые должны насторожить.
Классические симптомы бронхиальной астмы включают:
- Периодические приступы одышки или чувство нехватки воздуха, часто возникающие ночью или ранним утром.
- Свистящие хрипы при дыхании, слышимые на расстоянии.
- Сухой или малопродуктивный кашель, который может быть основным или единственным симптомом («кашлевой вариант астмы»).
- Чувство стеснения, тяжести или давления в грудной клетке.
- Затруднённый выдох (экспираторная одышка).
Эти симптомы имеют обратимый характер — они могут исчезать самостоятельно или после применения бронхолитических препаратов. Важным диагностическим критерием является вариабельность симптомов: они усиливаются при контакте с триггерами, в ночное время, уменьшаются после приёма соответствующих лекарств.
Диагностика бронхиальной астмы
Диагностика бронхиальной астмы — многоэтапный процесс, направленный не только на подтверждение диагноза, но и на определение тяжести, фенотипа болезни и триггерных факторов. Комплексный подход обеспечивает точную постановку диагноза и является основой для разработки эффективного плана лечения.
Первый этап: сбор анамнеза и физикальное обследование
На приёме врач-пульмонолог или терапевт тщательно собирает анамнез, который часто даёт ключевую информацию.
Врач выясняет:
- Характер, частоту и продолжительность симптомов.
- Наличие аллергических заболеваний у пациента и его родственников.
- Связь симптомов с определёнными факторами (сезон, место, контакт с животными, физическая нагрузка).
- Эффект от применения бронхолитиков (ингаляторов).
- Особенности профессиональной деятельности и условий быта.
Физикальное обследование между приступами может не выявлять патологии. Во время обострения врач может обнаружить:
- Удлинённый выдох.
- Сухие свистящие хрипы при аускультации лёгких.
- Учащённое дыхание и сердцебиение.
Функциональные методы диагностики: оценка работы лёгких
Это «золотой стандарт» в диагностике бронхиальной астмы, позволяющий объективно оценить степень бронхиальной обструкции и её обратимости.
- Спирометрия — основной метод. Измеряет объёмы и скорости выдоха. Ключевые показатели:
- ОФВ1 (объём форсированного выдоха за первую секунду) — снижается при обструкции.
- ФЖЕЛ (форсированная жизненная ёмкость лёгких).
- Индекс Тиффно (ОФВ1/ФЖЕЛ) — основной критерий обструкции (в норме >0,7-0,75).
- Проба с бронхолитиком (бронходилатационный тест). Проводится для подтверждения обратимости обструкции. После ингаляции быстродействующего бронхолитика (сальбутамол) проводится повторная спирометрия. Увеличение ОФВ1 на 12% и более (и на 200 мл) считается положительной пробой, что характерно для бронхиальной астмы.
- Пикфлоуметрия — измерение пиковой скорости выдоха (ПСВ) с помощью портативного прибора. Используется для ежедневного мониторинга в домашних условиях. Важна вариабельность ПСВ (разница между утренними и вечерними показателями более 20%) — маркер гиперреактивности бронхов.
- Бронхопровокационные тесты (с метахолином, гистамином, маннитолом или физической нагрузкой). Проводятся при нормальных показателях спирометрии для выявления скрытой гиперреактивности бронхов.
Аллергологическое тестирование и лабораторные исследования
Проводятся для выявления аллергического фенотипа астмы и конкретных причинно-значимых аллергенов.
- Кожные пробы (прик-тесты) — нанесение капель аллергенов на кожу предплечья с последующей лёгкой скарификацией. Появление волдыря и покраснения указывает на сенсибилизацию.
- Определение специфических IgE-антител в сыворотке крови (иммуноблот, ImmunoCAP). Более безопасный метод, особенно для детей и пациентов с кожными заболеваниями.
- Общий анализ крови: может выявлять эозинофилию (повышение уровня эозинофилов), характерную для аллергических процессов.
- Анализ мокроты: исследование на наличие эозинофилов и кристаллов Шарко-Лейдена, что подтверждает аллергическое воспаление.
- Определение уровня оксида азота в выдыхаемом воздухе (FeNO) — неинвазивный маркер эозинофильного воспаления в бронхах. Помогает в подборе терапии и оценке приверженности лечению.
Дифференциальная диагностика: как отличить астму от других заболеваний
Симптомы бронхиальной астмы неспецифичны, поэтому важно исключить другие болезни со схожей клиникой.
- ХОБЛ (хроническая обструктивная болезнь лёгких): обструкция менее обратима, характерный анамнез курения, более поздний дебют.
- Сердечная астма (левожелудочковая недостаточность): влажные хрипы в лёгких, признаки сердечной патологии на ЭКГ и ЭхоКГ.
- Гипервентиляционный синдром и панические атаки: чувство нехватки воздуха без объективных признаков обструкции, часто сопровождается паникой, головокружением.
- Гастроэзофагеальная рефлюксная болезнь (ГЭРБ): кашель и одышка могут провоцироваться забросом желудочного содержимого.
- Обструкция верхних дыхательных путей (стеноз трахеи, опухоли): стридорозное дыхание, инспираторная одышка.
- Бронхоэктатическая болезнь: хронический кашель с большим количеством гнойной мокроты, характерная КТ-картина.
Для уточнения диагноза могут потребоваться рентгенография или компьютерная томография органов грудной клетки, консультации кардиолога, гастроэнтеролога, отоларинголога.
Профилактика бронхиальной астмы и рекомендации пациентам
Профилактика делится на первичную (предотвращение развития болезни) и вторичную (предотвращение обострений у уже больного человека).
Элиминационные мероприятия при аллергической астме
Направлены на устранение контакта с виновными аллергенами — основа профилактики обострений.
- Борьба с домашней пылью: использование противоаллергенных чехлов для матрасов и подушек, регулярная влажная уборка, отказ от ковров, мягких игрушек, применение пылесосов с HEPA-фильтрами.
- При аллергии на животных: оптимально — исключить контакт. Если это невозможно — не пускать животное в спальню, регулярно мыть его, использовать воздухоочистители.
- При поллинозе: отслеживание календаря пыления, ношение маски и очков на улице, использование кондиционеров и очистителей воздуха дома, проведение АСИТ.
Образ жизни и общие рекомендации
- Отказ от курения — абсолютная необходимость.
- Регулярная физическая активность, подобранная с учётом заболевания (плавание, ходьба). Перед нагрузкой может потребоваться ингаляция КДБА (при астме физического усилия).
- Вакцинация против гриппа и пневмококковой инфекции для профилактики тяжёлых респираторных инфекций, провоцирующих обострения.
- Рациональное питание, контроль веса. Ожирение ухудшает течение астмы.
- Освоение техники управления стрессом.
FAQ: часто задаваемые вопросы о бронхиальной астме
- 1. Излечима ли бронхиальная астма?
- Это хроническое бронхиальное заболевание, которое на сегодняшний день считается неизлечимым. Однако при правильно подобранной терапии и соблюдении рекомендаций врача можно достичь стойкой и длительной ремиссии — состояния, при котором бронхиальные симптомы полностью отсутствуют, а функция лёгких остаётся нормальной. Пациент ведёт полноценную, активную жизнь без ограничений.
- 2. Можно ли заниматься спортом при астме?
- Не можно, а нужно! Регулярная умеренная физическая нагрузка укрепляет дыхательные мышцы и улучшает общее состояние. Рекомендуются плавание, ходьба, велоспорт, йога. При «астме физического усилия» врач порекомендует использовать ингалятор за 15-20 минут до тренировки. Важно избегать занятий в холодном сухом воздухе и в период цветения причинно-значимых растений при поллинозе.
- 3. Опасны ли ингаляционные гормоны?
- Современные ингаляционные глюкокортикостероиды (ИГКС) практически безопасны при правильной технике ингаляции и полоскании рта после процедуры. Они действуют местно, в бронхах, и почти не всасываются в системный кровоток в дозах, необходимых для контроля астмы. Риск от их применения несравнимо ниже, чем риск от неконтролируемой астмы и частого применения системных (таблетированных) гормонов при обострениях.
- 4. Как часто нужно посещать врача при стабильном состоянии?
- Даже при полном контроле бронхиального заболевания рекомендуется плановое посещение врача-пульмонолога или терапевта не реже 1 раза в 6-12 месяцев. Это необходимо для оценки функции лёгких, проверки техники ингаляции и своевременной коррекции терапии, в том числе для возможного «ступенчатого» снижения доз препаратов.
- 5. Передаётся ли астма по наследству детям?
- Наследуется не само заболевание, а предрасположенность к атопии — способности организма вырабатывать избыточное количество IgE-антител в ответ на обычные аллергены. Если астмой или другими аллергиями (атопический дерматит, поллиноз) страдают оба родителя, риск развития болезни у ребёнка повышается. Однако правильные меры профилактики (грудное вскармливание, гипоаллергенный быт, отказ от курения в семье) могут значительно снизить вероятность реализации этой предрасположенности к бронхиальным заболеваниям.
Заключение
Бронхиальная астма — серьёзное, но абсолютно управляемое заболевание. Современная диагностика, основанная на спирометрии и аллергологических тестах, позволяет точно поставить диагноз. Арсенал лечения, включающий ингаляционные гормоны, бронхолитики и методы АСИТ, даёт возможность полностью контролировать симптомы и жить без ограничений. Ключ к успеху — контроль симптомов, консультации с врачом, понимание природы болезни, строгое соблюдение назначений и мер профилактики. При таком подходе диагноз перестаёт быть приговором, а становится лишь особенностью, требующей грамотного и внимательного управления.